La menopausia es un proceso fisiológico dentro de la vida de las mujeres, que se corresponde con el fin de su periodo fértil y que forma parte natural del proceso de envejecimiento.
Es frecuente hablar de menopausia con la aparición de los primeros indicios de que la menstruación llega a su fin, pero, en realidad, técnicamente, no se podría hablar de menopausia hasta que la ausencia de periodo se haya mantenido durante al menos 12 meses.
También es bastante común utilizar los términos menopausia y climaterio como sinónimos, aunque el término climaterio abarca un periodo temporal más amplio y engloba dentro de él al periodo menopáusico.
Así, el climaterio hace referencia al periodo de entre 5 y 25 años que supone la transición de la etapa fértil a la etapa sin capacidad reproductiva y se divide en 3 etapas: perimenopausia, el periodo previo; menopausia propiamente dicha y posmenopausia, el posterior.
El climaterio es una etapa muy importante dentro de la vida de la mujer, no solo por los cambios que supone y por cómo afecta a la calidad de vida, sino también porque, con el aumento de la esperanza de vida, la mayoría de las mujeres pasaremos más de un tercio de nuestra vida en esta etapa, llegando una buena parte a pasar en él la mitad de su vida.
En España, la cifra de mujeres en periodo climatérico alcanza los 7, 8 millones. De estas, un 25 %, refieren síntomas que alteran de manera significativa su calidad de vida.
Etapas del climaterio:
- Perimenopausia. Peri es un prefijo cuyo significado es «cerca» o «alrededor» lo que nos lleva a que este periodo sea el cercano o previo a la menopausia. Corresponde con aquel en que los estrógenos y la progesterona, las hormonas femeninas, comienzan a descender —aunque también pueden tener subidas descontroladas en ciertos momentos— produciendo irregularidades y alteraciones en el ciclo menstrual que desembocan, en la etapa final, en la desaparición de la menstruación.
Esta etapa puede alargarse en un periodo comprendido entre los 2 y los 8 años previos a la menopausia, por lo que, a partir de los 40 años, las mujeres pueden encontrarse en perimenopausia.
- Menopausia. Es el periodo en que la menstruación desaparece. Se considera que una mujer ha entrado en menopausia oficialmente cuando acumula 12 meses sin periodo menstrual. En España la menopausia se produce de media a los 50-51 años, con una horquilla que va desde los 48 a los 54.
Si se produce antes de los 45, hablaríamos de menopausia precoz, y si ocurre después de los 55, de menopausia tardía.
- Posmenopausia. Hace referencia al periodo posterior a la menopausia, en el que se ha perdido completamente la función ovárica. Algunos autores lo sitúan en los 2 a 6 años posteriores, otros lo alargan hasta los 65-70 años y otros incluyen todo el periodo de vida de la mujer tras la completa desaparición de la menstruación.
En ocasiones se emplea también el término premenopausia haciendo referencia al periodo anterior a la menopausia, que iría desde los 40 años hasta el mantenimiento de la amenorrea durante 12 meses.
Por qué se produce
Tanto la menopausia como todos los signos o síntomas asociados a ella se producen por la pérdida de los niveles de estrógenos —principalmente estradiol— en el organismo.
A lo largo de la vida fértil de la mujer el ovario produce estrógenos y progesterona, hormonas con múltiples funciones en el organismo. El estrógeno mayoritario es el 17-ß-estradiol, que se forma a partir de la testosterona por la acción de la aromatasa.
La masa folicular de los ovarios va disminuyendo y reduciendo su calidad con la edad de la mujer, lo que lleva a un descenso en la producción de inhibina B. También debido al envejecimiento la respuesta ovárica a la hormona foliculoestimulante (FSH) y a la luteinizante (LH) se va reduciendo, dando como resultado un acortamiento de los ciclos menstruales, menos ovulaciones y menor producción de progesterona, manteniéndose en la perimenopausia la cantidad de estrógenos.
Posteriormente, se produce un descenso en los niveles de inhibina A y los ovarios apenas producen estradiol. En los 5 años posteriores a la menopausia, el nivel de estrógenos va disminuyendo de manera progresiva y el estrógeno predominante pasa de ser el estradiol a ser la estrona, que se produce por la transformación de la androstenediona a nivel del tejido adiposo.
Esta importante reducción en los niveles de estrógenos tras la menopausia se traduce en la reducción o pérdida de los múltiples efectos originados por la activación de los receptores estrogénicos que están presentes en casi la totalidad de los órganos y tejidos del organismo.
Así, por ejemplo:
- En el ovario, participan en el desarrollo del óvulo, estimulan el crecimiento de la capa esponjosa, la proliferación del epitelio y regulan el ciclo menstrual.
- En el útero, aumentan las contracciones.
- En las trompas de Falopio, estimulan las células vibrátiles que ayudan al movimiento del óvulo.
- En el cuello uterino aumentan la producción de moco, la elasticidad de los labios vaginales y la pigmentación del pezón.
- A nivel metabólico, aumentan el colesterol HDL, disminuyen los triglicéridos, retienen agua y sodio, estimulan la síntesis proteica y protegen del síndrome metabólico.
- En los huesos, incrementan el depósito de calcio y otros minerales.
- A nivel de la piel, los estrógenos favorecen la hidratación, la firmeza y la formación de glicosaminoglicanos.
- En el sistema nervioso central, activan dopamina, catecolaminas, noradrenalina y endorfinas.
- Favorecen la acumulación de grasa típicamente femenina en forma de pera.
Figura 1. Niveles premenopáusicos y posmenopáusicos de diferentes hormonas.

PRINCIPALES SÍNTOMAS
Antes de comenzar a hablar de los síntomas más frecuentes, importantes y significativos de la menopausia es importante remarcar algunos aspectos fundamentales.
En primer lugar, cabe recordar que la menopausia no es una situación patológica, sino una etapa normal o fisiológica que forma parte del proceso de envejecimiento de la mujer.
Sin embargo, sí que es cierto que los cambios funcionales, morfológicos y psicológicos que originan la menopausia originan ciertos síntomas o signos que pueden afectar en mayor o menor grado la calidad de vida, o incrementar la morbimortalidad, y que por ello pueden requerir de tratamiento.
No todas las mujeres presentan síntomas, y las que los presentan refieren intensidades muy variables, pero cuando se producen en intensidad moderada o alta pueden y deben tratarse, ya sea con fármacos de prescripción médica, ya sea con complementos nutricionales de origen natural que pueden ser indicados desde la farmacia.
Vasomotores
Dentro de los llamados síntomas vasomotores de la menopausia nos encontramos con los conocidos sofocos, las cefaleas, las palpitaciones y la sudoración nocturna.
Estos síntomas se producen debido a la intervención de los estrógenos en la metabolización del triptófano hacia adrenalina y noradrenalina, y de estas hacia sus metabolitos inactivos. Estos cambios producen una afectación a nivel psiconeurológico y una alteración del umbral térmico del centro termorregulador en el hipotálamo, de manera que pequeños cambios de temperatura corporal central pueden desencadenar sofocos, sudoraciones u otros síntomas relacionados.
Como decíamos, los sofocos o sofocaciones son uno de los síntomas más conocidos por la población general y en el imaginario colectivo están bien asociados con el proceso climatérico en las mujeres. Constituyen un síntoma de gran importancia no solo por la elevada frecuencia (afectan al 75-85 % de las mujeres perimenopáusicas y posmenopáusicas), sino también por la intensidad, ya que, aun pasados los 65 años continúa presente en intensidad media/alta en casi un 20 % de las mujeres.
Insomnio
En España, según algunos estudios, en torno a un 40 % de mujeres en edad climatérica presenta cansancio, irritabilidad o insomnio de una intensidad de moderada a grave.
El insomnio, en concreto, se presentaría con mayor gravedad y frecuencia que los sofocos; si bien, en cierta medida, ambos síntomas estarían relacionados, y el propio sofoco o la
La sudoración durante la noche podría ser el origen o agravar los problemas para dormir y descansar adecuadamente.
El insomnio es, por tanto, un síntoma importantísimo que no debemos dejar de lado. Ofrecer a las mujeres que padecen este problema una solución, influirá de manera muy notable en su salud y su calidad de vida.
Además de las diferentes opciones de tratamiento, tanto de prescripción médica como de indicación farmacéutica, para hacer frente a los problemas de sueño y/o descanso es muy importante seguir unas pautas higiénico-dietéticas como las que se indican en la tabla 1.
Genitourinarios
Englobamos en este apartado síntomas como la sequedad de la mucosa vaginal, la atrofia, disuria, incontinencia, disbiosis vaginal, incremento de la susceptibilidad a infecciones, dispareunia, prurito, etc.
Son síntomas de aparición también muy frecuentes, entre los que destaca de manera significativa, por su elevado impacto en la calidad de vida y su relación con muchos otros síntomas, la atrofia urogenital o síndrome genitourinario de la menopausia (SGM).
El SGM afecta hasta a un 40 % de las mujeres, aunque solamente alrededor de un 10 % llega a consultar el problema, quedando muchas veces oculto tras la falta de lubricación durante el coito que muchas mujeres posmenopáusicas consideran «lo normal para su edad», por lo que no se plantean la búsqueda de una solución o tratamiento.
Los estrógenos, a nivel del epitelio vaginal, estimulan la producción de una sustancia transparente que lubrica y evita la deshidratación de la mucosa. Al llegar la menopausia, el nivel de estrógenos desciende de manera vertiginosa y esta sustancia lubricante no se produce adecuadamente, apareciendo esa sequedad. La falta de estrógenos también produce cambios importantes en el epitelio vaginal, que se vuelve más fino, más sensible y menos flexible.
Síndrome metabólico y riesgo vascular
Uno de los efectos de los estrógenos con mayor relevancia en cuanto a la morbi y mortalidad es su capacidad para mantener controlado el riesgo vascular. Este es el motivo por el cual las mujeres tienen un RCV muchísimo menor comparado con los hombres de la misma edad, hasta la llegada de la menopausia. Después, la incidencia de estas enfermedades va sufriendo un incremento en las mujeres, hasta que alrededor de los 70 años se iguala entre ambos sexos.
Dentro de los factores de riesgo que mas se alteran con la llegada de la menopausia están los relacionados con el denominado síndrome metabólico: acumulo de grasa en la zona central abdominal, alteración del perfil lipídico, incremento de la tensión arterial y resistencia a la insulina.
La menopausia, la pérdida del efecto protector de los estrógenos, supone que el síndrome metabólico se incremente hasta en un 60%.
Otros síntomas
Existen muchísimos más síntomas asociados a la menopausia que pueden afectar la calidad de vida e incluso incrementar la morbimortalidad de estas pacientes. Se habla de alrededor de 150 signos y síntomas relacionados directamente con el climaterio, entre los que estarían, por ejemplo:
TRATAMIENTO CLÁSICO
La terapia hormonal es el tratamiento más efectivo para los síntomas producidos por la deficiencia de estrógenos y está recomendado su uso por las sociedades científicas en la prevención de fracturas asociadas a la menopausia, en la prevención de la enfermedad cardiovascular, en la mejora de la sexualidad y la calidad de vida de las pacientes, así como en el control de la mayoría de los síntomas asociados a la menopausia.
Su uso, indicándose en función de las recomendaciones de los expertos, con inicio en los 10 años posteriores a la menopausia, en mujeres menores de 60 que no presenten contraindicaciones (HTA, cardiopatía isquémica, cáncer de mama, tumores dependientes de estrógenos, enfermedades tromboembólicas…), es seguro además de muy eficaz.
La tabla 2 recoge algunas de las opciones de tratamiento de terapias hormonales combinadas y no combinadas.
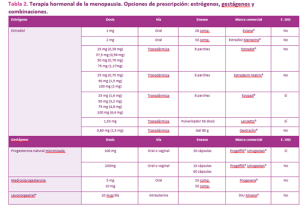
Los datos de diversas encuestas a profesionales y pacientes sobre el uso de este tipo de tratamientos indican que se prescriben aún en un pequeño porcentaje de las pacientes que podrían beneficiarse de su eficacia en el control de los síntomas y la mejora de la calidad de vida.
Por otro lado, existe también cierto porcentaje de mujeres que presentan dudas respecto a la seguridad o la conveniencia de los tratamientos hormonales y prefieren optar por utilizar otro tipo de tratamientos.
Otro recurso terapéutico consiste en el empleo de inhibidores de la recaptación de serotonina (ISRS), como la paroxetina, la venlafaxina o la fluoxetina, que han demostrado su eficacia tanto en la reducción de los sofocos como en los síntomas depresivos, irritabilidad o labilidad emocional.
Sería también muy importante no olvidar incluir en las recomendaciones a estas pacientes la suplementación con vitamina D para prevenir o tratar la osteoporosis y el empleo de productos lubricantes e hidratantes de la mucosa vaginal como coadyuvantes del tratamiento, actuando así a nivel local sobre los síntomas genitales y facilitando las relaciones sexuales.
ABORDAJE INTEGRAL NO HORMONAL
Para aquellas mujeres cuya sintomatología no presente una alta intensidad, o que no quieren someterse a un tratamiento hormonal, o que presentan alguna contraindicación para su uso, existen en el mercado diferentes opciones, muchas de ellas derivadas de la fitoterapia, que pueden aliviar los síntomas más característicos.
La mayoría de las pacientes sufren más de un síntoma al mismo tiempo y cada vez con más frecuencia demandan que los profesionales de la salud que las tratan tengan una visión más holística y natural del síndrome climatérico, que les presenten soluciones completas, eficaces y cómodas, reduciendo la posibilidad de efectos adversos.
Resulta muy adecuado además diferenciar el tratamiento de día y de noche, pues los síntomas y necesidades son diferentes: activación durante el día y ayuda al descanso durante la noche.
Entre los activos y plantas indicados para el tratamiento de la menopausia podemos destacar:
Lúpulo: Es el activo no hormonal más vendido en el tratamiento de la menopausia. Contiene prenilflavonoides con actividad estrogénica sobre los receptores α y ß (100 veces más potente que la isoflavona), entre los que destaca la 8-Prenil Naringenina, con eficacia demostrada en la reducción de los sofocos, el insomnio, la depresión y la fatiga. Presenta acción también sobre el epitelio vaginal y la masa ósea.
Cimicifuga racemosa: planta medicinal, cuya raíz está aprobada por la AEMPS para el tratamiento de síntomas como la sudoración, los sofocos, los trastornos del sueño y el nerviosismo sin activar el receptor estrogénico. Actúa a través del sistema nervioso central. Aunque la evidencia actual parece desmentir la relación con el daño hepático, los productos con dosis altas (40 mg) deben utilizarse con precaución en pacientes con afecciones hepáticas, algo que no es necesario si se utilizan dosis más bajas (5 mg).
Fitoestrógenos de soja: como la genisteína, que se une al receptor ß-estrogénico con una afinidad similar a la del estradiol —aunque necesita mayor concentración para inducir los efectos— y puede ser una opción natural para aquellas pacientes que no quieren utilizar THM.
Hidroxitirosol de la hoja de olivo: un potentísimo antioxidante con actividad antienvejecimiento, en la reducción del riesgo cardiovascular, la reducción del perímetro abdominal y el control y la prevención del síndrome metabólico.
Trigonella foenum-graecum: aumenta la testosterona libre endógena e incrementa los niveles de vitalidad y el deseo sexual, con efectos demostrados en ensayos clínicos.
Tribulus terrestris: planta con actividad tónica sobre la fatiga, incrementa la vitalidad.
Onagra: mejora síntomas como los sofocos, la sequedad cutánea o la hipercolesterolemia.
Ginkgo biloba: planta con actividad antioxidante y venotónica que mejora la circulación sanguínea y la función cognitiva.
Damiana: vigorizante natural con actividad afrodisiaca, antiinflamatoria y frente a la retención de líquidos.
Melatonina: con efecto antioxidante y contra el insomnio.
Vitamina D: esta vitamina con actividad a nivel hormonal tiene probados efectos en el mantenimiento de la masa ósea, pero también otros muchos.
Complejo B: grupo de vitaminas hidrosolubles con actividad sobre la vitalidad, el estado anímico y la energía física.
Selenio: como en el caso de las vitaminas del grupo B, la suplementación con selenio mejora la energía física, la vitalidad y el estado de ánimo. Posee además actividad antioxidante y antiinflamatoria.
Zinc: micronutriente con actividad en la mejora del metabolismo, control de peso, riesgo cardiovascular, sistema inmune, etc.
En el mercado existen productos que combinan diferentes activos con la finalidad de lograr un tratamiento global, que ayude a las pacientes en el control de sus síntomas y a la prevención de complicaciones como la osteoporosis o las enfermedades cardiovasculares.
Resulta especialmente interesante el efecto sinérgico de la combinación de Lúpulo y Cimicifuga, ya que, por sus diferentes mecanismos de acción, consiguen en conjunto un resultado muchísimo mejor en el control de los sofocos. Las combinaciones de Lúpulo con Isoflavonas de Soja no obtienen este efecto sinérgico pues sus mecanismos de acción son antagónicos.
Y si hablamos de un tratamiento integral u holístico no debemos olvidar la importancia del tratamiento de la atrofia genital con productos que aporten no solo hidratación, sino regeneración, confort en el día a día y a la hora del encuentro sexual, además de asegurar el mantenimiento de la eubiosis de la microbiota vaginal que reducirá el riesgo de infecciones.
En la actualidad disponemos en el mercado de productos que combinan activos con alta eficacia hidratante, como el ácido hialurónico en alta concentración; con prebióticos y probióticos, activos regeneradores, como la centella asiática, y reparadores, como el aloe vera. El ácido hialurónico al 2% en formulaciones que aseguran alta biodisponibilidad como los niosomas es la recomendación de la SEGO como primera línea de tratamiento en atrofia vulvovaginal y dispone de evidencia grado Ia.


